
中殿筋とトレンデレンブルグ徴候

中殿筋は主要な股関節外転筋であり、歩行やその他の機能的活動中に骨盤の前額面の安定性を提供します。1)
中臀筋が弱い、または機能不全に陥ると、下肢の多数の損傷や歩行周期の異常に関連することから、どのような主訴のクライアントでも初期に必ず機能評価は欠かせない筋であることが分かります。
今回は中殿筋と歩行をメインに深掘りしていきます。
目次
中臀筋の機能解剖
中殿筋は、殿部の上部外側に位置し、腸骨稜の下にあります。この筋肉は上部が幅広く、停止部に向かって狭まり、扇形状になっています。また、大殿筋は、中殿筋の前上方の1/3を除く、殿部全体を覆っています。1)
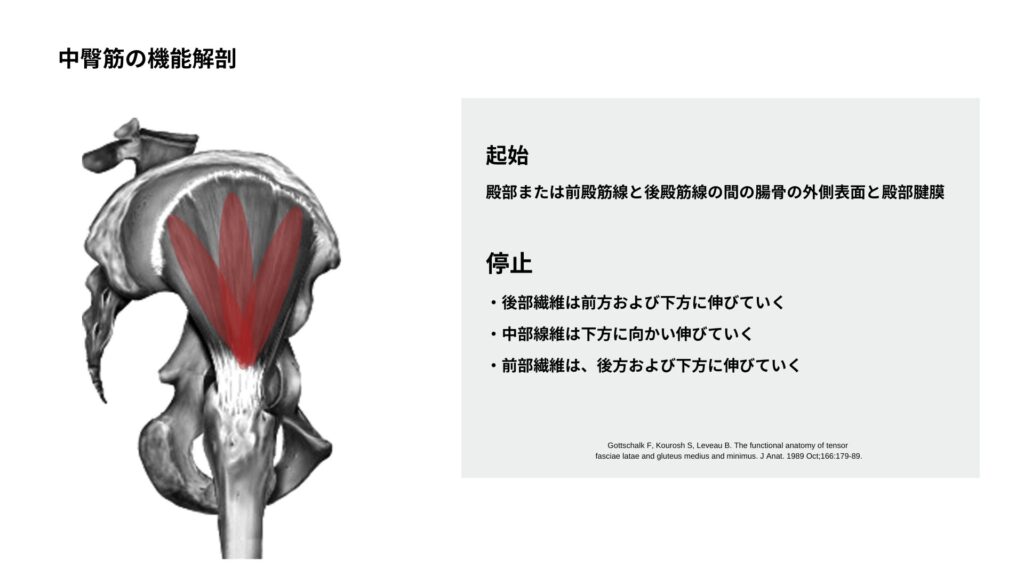
起始
殿部または前殿筋線と後殿筋線の間の腸骨の外側表面と殿部腱膜
停止
・後部繊維は前方および下方に伸びていく
・中部線維は下方に向かい伸びていく
・前部繊維は、後方および下方に伸びていく
すべての線維が組み合わさって扁平な腱となり、大腿骨転子上部の後側部と外側部に付着する
中殿筋は股関節を外転させ、前部線維は股関節屈曲と股関節内旋に寄与し、後部線維は股関節伸展と股関節外旋に寄与します。
中臀筋の機能不全と障害
中臀筋の機能不全でジムやスタジオで多く見られる症例といえばトレンデレンブルグ徴候ではないでしょうか?
トレンデレンブルグ兆候
観察側の下肢立脚相において、対側の骨盤が下制する現象をトレンデレンブルグ徴候と呼びます。
中村隆一・他:基礎運動学,第 6 版,pp244–245,395,医歯薬出版,2010
また立脚期にトレンデレンブルグ徴候がみられる歩行をトレンデレンブルグ跛行またはトレンデレンブルグ歩行といいます。

健常者であっても、いわゆる太ももの張りや外ももの張り系にお悩みの方で散見される異常歩行となります。
歩行中の中臀筋の機能は、片脚を前方に振り出すときに骨盤を持ち上げることです。
片方の脚を前方にスイングすると、反対側の 中臀筋(立脚側) が収縮して、骨盤が横に傾くのを防ぎますが、トレンデレンブルグ歩行では、中臀筋が片脚支持時に骨盤の反対側を上に保つことができないため、遊脚側の骨盤が下に傾きます。
この対側骨盤の低下は、片脚立脚中に発生する外部股関節内転モーメントと釣り合うのに十分な内部股関節外転モーメントを 中臀筋が生成しないときに発生することが示唆されており、2)トレンデレンブルグ歩行の人は歩行効率と走行速度が低下し、歩行、ジャンプ、着地の際、または片側のウェイトトレーニングを行う際に骨盤が安定しないため、腰痛を発症するリスクが高くなります。3)
実際にトレンデレンブルグ徴候を呈した片足立位はこの図の通りです。
顕著に股関節外転筋群の筋活動の動員率が低いのが見て取れますね。
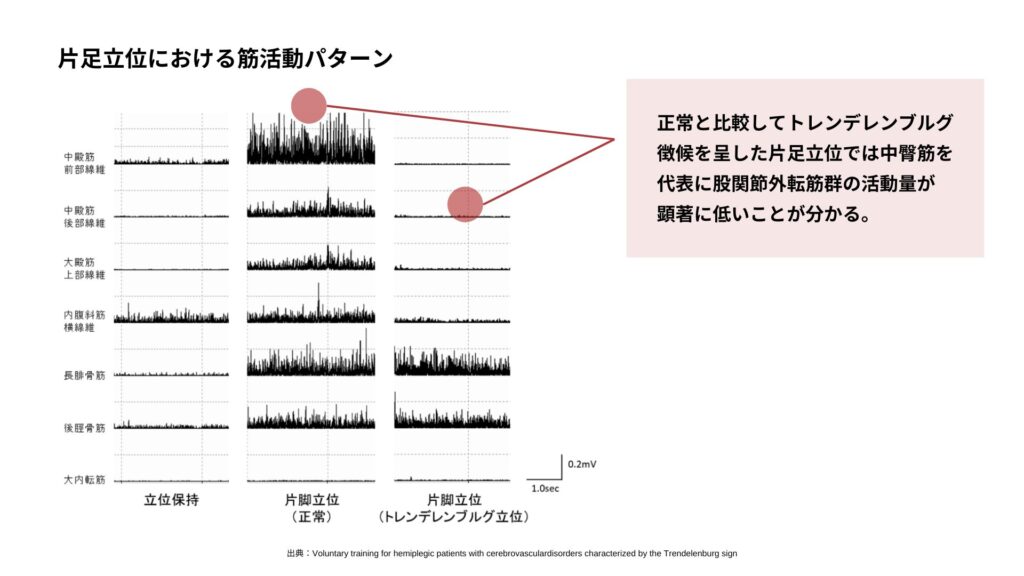
トレンデレンブルグ徴候は、寛骨臼の荷重面積が減少し大腿骨頭の外方への剪断力が生じやすいアライメントを呈し、股関節の不安定性を招きやすい4)ことが指摘されています。
中臀筋の障害リスク

臀部の筋力低下は運動能力を低下させ、下肢の損傷を多発させる可能性があります。
腸脛靱帯(ITB)症候群
フレデリクソンらは、長距離ランナーによく見られる、大腿部の外転と外旋の制御の低下につながる中臀筋の衰弱の結果としてITB症候群が発生する可能性があることを示唆しました。5)
この一連の出来事によりITBの張力が増大し、特に歩行サイクルの立脚初期段階でITBが大腿骨の外側上顆に衝突しやすくなるという仮説を立て、この外側大腿骨上顆への衝突は、ITB症候群の人がランニング中にしばしば経験する外側膝痛の原因であると考えられています。
重度のITB症候群の場合は、歩いているとき、特に階段を下りているときでも症状が持続することがあります。
膝蓋大腿痛症候群 (PFPS)
アールらはPFPSは、膝前部の痛みを特徴とする使いすぎによる損傷であり、階段を上ったり、しゃがんだり、長時間座ったりすると悪化することが多いと説明しています。6)
.
中臀筋の機能不全は、股関節制御の低下に寄与し、大腿骨の内転および、または内旋が大きくなる可能性があります。
これにより、膝でより大きな外反ベクトルが生成され(ニーイン)、膝蓋骨に作用する前額面の力が増加し、膝蓋骨が横方向に追従することに寄与7,8)します。
前十字靱帯(ACL)およびその他の膝の損傷
シュミッツらは、股関節外旋力が増加しているときに、中臀筋が股関節の横断面の位置を維持するのに役立つことを示しました。つまり前額面上の安定性9)です。
着地時の過度の膝の外反または大腿骨の回転は、ACL損傷の潜在的なメカニズムとされ、高いレベルの中臀筋コントロールと筋力を備えたアスリートは、着地中の不要な内転運動や回転運動にうまく対処できる可能性があります。
これは、男性アスリートよりもACL損傷率が著しく(6〜8倍)高く、膝の外反や股関節の回転が著しく多い可能性がある女性アスリートにとって特に重要である可能性があるとこちらの文献では結論10)づけられています。
足首の怪我
股関節外転筋の力が不足していると、突然の横方向の外乱に対抗するために股関節戦略を開始することができない場合があり、この状況は、足首の損傷のリスクを高める可能性11)があります。
足首損傷の予防における中臀筋の機能不全は、足関節の過可動性があると分類された被験者は中臀筋の発症潜時が減少していることを示しました。
したがって、筋力の低下や中臀筋を迅速に採用できないことにより、足首の損傷のリスクが高まる可能性12)があると考えられます。
中臀筋が弱くなる原因

中臀筋が弱くなる要因としては、多様な要因が考えられます。
医学レベルでは、これらには股関節回旋腱板断裂13)や股関節の先天性脱臼14)が含まれる場合があります。
ライフスタイル要因も中臀筋の衰弱を引き起こす可能性が示唆され、これらには、骨盤を横に振って股関節を内転させて主に片脚に体重をかけて立つ習慣や、上の脚を曲げてもう一方の脚の上に内転させて横向きに寝る習慣が含まれます15)。
これらの姿勢は、股関節外転筋、特に中臀筋を長時間にわたってある程度伸長した位置 (安静時の生理的長さを超えた位置に保つため、弱める可能性があることが考えられます。
重症度の低い伸展筋力低下は、中臀筋のような単関節の筋肉が最も頻繁に影響を受けるとされています15)。
卵か先か鶏が先か論になってしまいますが、個人的には運動習慣の不足から下肢全般的に筋力低下やそれに伴う固有受容器に対する刺激量の低下が生じ、そしてその中でも単関節筋として選択的に働きづらい中臀筋から弱化が進んだ結果としてではないかと捉えております。
中臀筋の機能評価(MMT)
ここまでをまとめると中殿筋とは、歩行、ランニング、片足での体重負荷の際に、反対側の骨盤が下がるのを防ぐ重要な筋肉であるということでした。
ここからは中臀筋の機能評価と段階的なアプローチ方法を解説していきます
側臥位での股関節外転(MMT)
MMT(手動筋肉テスト)は、神経学的・整形外科的疾患を持つクライアント、または座りがち・運動習慣のない個人の中臀筋の機能の評価に最も適用できる可能性があることが認められています。
ただアスリートの中臀筋筋力やスポーツ特有の中臀筋の機能の損失に関してはこちらのMMTでは問題点の抽象化が観察されない可能性があるため注意が必要です。
股関節外転筋力のMMT3+未満で骨盤の不安定性がみられると言われています。

目的
中臀筋の筋力評価
方法
- 測定する中殿筋を上に側臥位となる。
- 下側の下肢は屈曲となり体幹を安定させる。
- 股関節を伸展位で股関節を外転します。
判断基準
抵抗がなければ全ての可動域を運動ができる、徒手抵抗にても全可動域を問題なく行えていればこの段階で中臀筋の筋力によるトレンデレンブルグ徴候は外して、その他の要因を考慮しても良いかもしれない。
ただ別の視点でいえば、仰臥位での股関節外転筋力に問題はなくとも、立位時での反応は変化があるかもしれない。
注意点
- 股関節の屈曲(大腿筋膜張筋)代償
- 股関節の外旋代償(大腿直筋)
- 体幹の回旋
トレンデレンブルグテスト

対象者が両脚立位から片脚立位に移行する様子を観察していきます。
片脚立位となることで支持脚股関節は内転位となり、外側の受動的安定化機構を使った動きとなり、つまりは中臀筋の何らかの弱さ、またはコントロールの欠如を示す可能性のある骨盤の傾きまたは横方向の揺れの兆候を評価していきます。
非立脚側の股関節を約30°屈曲し、続いて非立脚側の骨盤をできるだけ高く挙上します。
骨盤を30秒間最大挙上できない場合、股関節外転筋の弱化16)と見なされ、トレンデレンブルグテスト陽性が示唆されます。
トレンデレンブルグテスト変法
トレンデレンブルグテストは、トレンデレンブルグテストを発展させたもので、よりダイナミックな機能的タスク中に骨盤のレベルを保持する中臀筋の能力を評価するために使用していきます。
方法としてはシンプルで股関節軽度屈曲位で支持し、その際に大臀筋や中臀筋、ハムストリングスといった筋による股関節の受動的張力を使った支持が可能かどうか評価します。
その流れで反対側下肢を高く挙上し、骨盤後傾位とし、大臀筋や中臀筋、ハムストリングスによる能動的な安定化機構も合わせて評価していきます。
総じて動揺や前額面上での骨盤の過度な傾きはないかをチェックしていきます。
股関節受動的安定化機構の評価
一本線の上(歩幅を狭めて)歩くことで、支持股関節の内転位を誘発し、受動的安定化機構の評価を行います。
トレンデレンブルグ徴候として股関節外転筋の機能不全が起こっている方の評価としても、プログラム後期の運動療法としても有効となります。
中臀筋の促通
基本的には発育発達論に沿って仰臥位から臀筋を臀筋を促通していくことをここでは推奨しております。
大腿筋膜張筋が過活動を起こしているようなら、抑制するために90/90ヒップリフトなど仰臥位でできる限り安静時筋緊張を抑制した肢位にてエクササイズを段階的に行っていきます。
ケースバイケースですが、大腿筋膜張筋の過緊張がボトルネックとなるようでしたら、呼吸のエクササイズから徹底的に行うなども良いかもしれません。
中臀筋単体で考えていくと、最初に側臥位にて脚を持ち上げるOKCの運動、そこから立位姿勢にて骨盤の挙上運動(Pelvic Drop exercise)などで立位の中臀筋の筋発火を促していきます。
中臀筋の筋力向上で改善するのか?
とここまで散々中臀筋に関して述べてきましたが、実際に中殿筋の筋力強化だけでは問題改善に繋がらないケースをあまりにも多くみているのではないでしょうか?
例えば同じような走行をしている小殿筋の筋機能も無視することができない筋であり、中殿筋と小殿筋の役割の違いは、小殿筋がより深部に存在することでインナーマッスルとしての股関節の安定性に寄与する割合が大きいことです。
トレンデレンブルグテスト陽性、歩行時に骨盤降下が認められ、殿筋群の機能低下があると考え、殿筋群の筋力を評価するのが王道の流れとなりますが、いざ殿筋群の筋力を評価してみると、特に筋力低下は認めないケースも臨床上、頻発します。
Kendallらは重度の股関節外転筋力低下でも有意な骨盤降下を認めなかったと報告し、股関節外転筋力の低下はTrendelenburg signを説明するには不十分であると述べています。16)
ではその他の要因として挙げられるものか何なのか?
私見も兼ねて触れていきます。
股関節内転筋の不活動
股関節の前額面上の安定性には外転筋・内転筋の同時収縮が必要との報告があります。
股関節内転筋の筋活動が低下している場合、歩行の立脚中期から終期にかけて立脚側股関節が外転しようとする働きに対して、遠心的に制動することが困難となり股関節内転を伴う骨盤、体幹の遊脚側傾斜が生じ、トレンデレンブルグ様現象が出現する場合があることが考えられます。
股関節内転可動域制限
逆も然りで、歩行時に股関節内転可動域制限、外転拘縮が存在する場合にもトレンデレンブルグ歩行が出現する可能性があります。
股関節内転可動域制限、外転拘縮が存在すると、立脚中期に重心を十分に移動させることができません。
そこで、対側の骨盤を下降させ、代償的に股関節内転を行うことで、トレンデレンブルグ歩行が出現する代わりに、重心移動をスムーズに行っている可能性があります。
足底荷重の外方化
足圧荷重の外方化は、トレンデレンブルグ徴候と関連すると言われています。
これは、骨盤の側方移動が助長されるため(股関節内転位となりやすい)だと考えられます。
※実際に立位で一方の足部の後外側に重心移動してみると自然にトレンデレンブルグ徴候のアライメント(対側骨盤下制位)になることが自身でも確認することができます。
距骨下関節回外位、距骨下関節回内可動域制限、外側縦アーチの低下、足関節背屈制限あたりは、荷重を外側へ逃がしてしまう要因となるので、足部アライメントは必ず評価する必要があります。
実際の臨床では、下腿の急激な外方傾斜(lateral thrust)に伴ってトレンデレンブルグ徴候が出現するケースもみられます。
参考文献
1)Gottschalk F, Kourosh S, Leveau B. The functional anatomy of tensor fasciae latae and gluteus medius and minimus. J Anat. 1989 Oct;166:179-89.
2)Aminaka N, Gribble PA. Patellar taping, patellofemoral pain syndrome, lower extremity kinematics, and dynamic postural control. J Athl Train. 2008 Jan-Mar;43(1):21-8.
3)Bewyer DC, Bewyer KJ. Rationale for treatment of hip abductor pain syndrome. Iowa Orthop J. 2003;23:57-60.
4) 永井聡:股関節理学療法マネジメント.株式会社メディカルビュー社,2018.
5)Fredericson M, Cookingham CL, Chaudhari AM, and Dowdell BC, Oestreicher N, Sahrmann S. Hip abductor weakness in distance runners with iliotibial band syndrome. Clin J Sport Med 10:169-175, 2000.
6)Earl JE. Gluteus medius activity during 3 variations of isometric single-leg stance. J Sport Rehabil 14:1-11, 2005
7)Earl J, Hertel J, and Denegar C. Patterns of dynamic malalignment, muscle activation, joint motion and patellofemoral pain syndrome. J Sport Rehabil 14:215-233, 2005.
8)Hertel J, Sloss B, and Earl J. Effect of foot orthotics on quadriceps and gluteus medius electromyographic activity during selected exercises. Arch Phys Med Rehabil 86:26-30, 2005.
9)Schmitz R, Riemann B, and Thompson T. Gluteus medius activity during isometric closed-chain hip rotation. J Sport Rehabil 11:179-188, 2002.
10)Hughes G and Watkins J. A risk-factor model for anterior cruciate ligament injury. Sports Med 36:411-428, 2006.
11)Friel K, McLean N, Myers C, and Caceres M. Ipsilateral hip abductor weakness after inversion ankle sprain. J Athl Train 41:74-78, 2006.
12)Beckman SM and Buchanan TS. Ankle inversion injury and hypermobility: effect on hip and ankle muscle electromyography onset latency. Arch Phys Med Rehabil 76:1138-43, 1995.
13)Kagan A,2nd. Rotator cuff tears of the hip. Clin Orthop Relat Res (368):135-40, 1999.
14)Marshall G. Stance and gait. Patient Care 15:55-61, 2004.
15)Kendall F, McCreary E, Provance P, and Rodgers M, Romani W. Muscles Testing and Function with Posture and Pain (5th ed). Baltimore, MD: Lippincott Williams and Wilkins, 2005. pp. 19-22, 35.
16)Kendall KD, Patel C, Wiley JP, Pohl MB, Emery CA, Ferber R. Steps toward the validation of the Trendelenburg test: the effect of experimentally reduced hip abductor muscle function on frontal plane mechanics. Clin J Sport Med. 2013 Jan;23(1):45-51.